Терапия дерматита у детей и взрослых на руках
Под дерматитом понимаются воспалительные процессы, протекающие в слоях эпидермиса. В основном, заболевание проявляется на верхних конечностях, что объясняется частым контактом с аллергенами. Нередко для подавления воспалительного процесса достаточно устранить раздражитель. В более тяжелых случаях лечение дерматита на руках и ногах включает медикаменты и народные средства.
Причины
Развитие дерматита на ступнях, кистях и иных частях объясняется аномальной реакцией иммунной системы на воздействие определенного раздражителя.
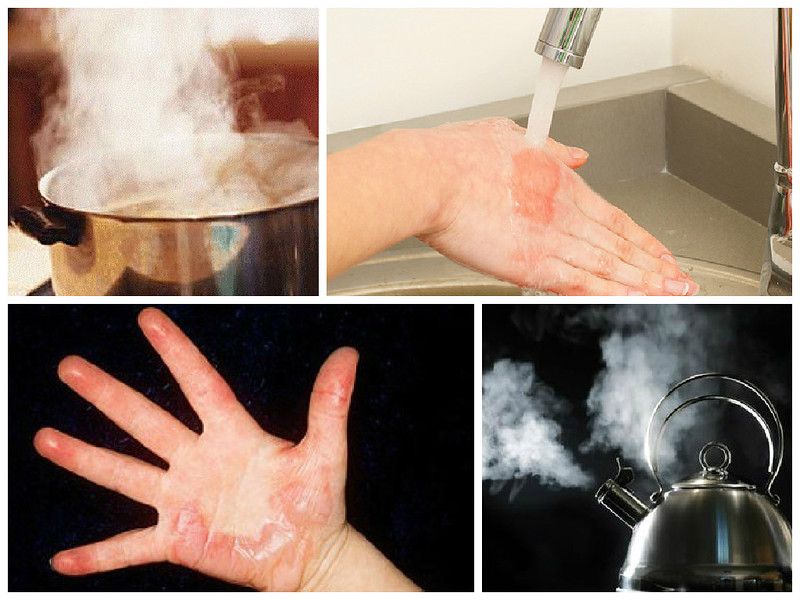
Ожог руки кипятком
Все факторы, вызывающие воспаление тканей эпидермиса, можно классифицировать на три группы:
В основном, причины дерматита на руках кроются в воздействии на организм аллергенов, к которым относят:
- токсические вещества;
- продукты питания;
- лекарственные препараты;
- косметические средства и иное.
У ребенка нередко признаки заболевания проявляются после сильного стресса.

Кроме того, возможно развитие воспалительного процесса в тканях под воздействием:
- инфекции;
- врожденных и аутоиммунных заболеваний;
- хронических патологий органов ЖКТ;
- болезней эндокринной системы.
Риск развития дерматита между пальцами напрямую зависит от наличии у пациента аллергии. При этом не исключено, что заболевание возникнет под воздействием провоцирующих факторов у пациентов, не склонных к подобным реакциям. Часто воспалительные процессы в коже диагностируются у малышей в первые годы жизни, что объясняется неспособностью детского организма противостоять внешней среде.
Симптомы
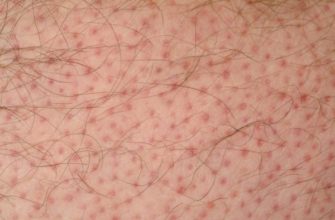
Первичные проявления дерматита остро ощущаются пациентами.
Развитие воспаления на конечностях сопровождается следующими симптомами:
- сильный зуд, жжение;
- болевые ощущения;
- покраснение кожных покровов на ладони и иных зонах;
- отек, интенсивность которого меняется в зависимости от характера реакции.
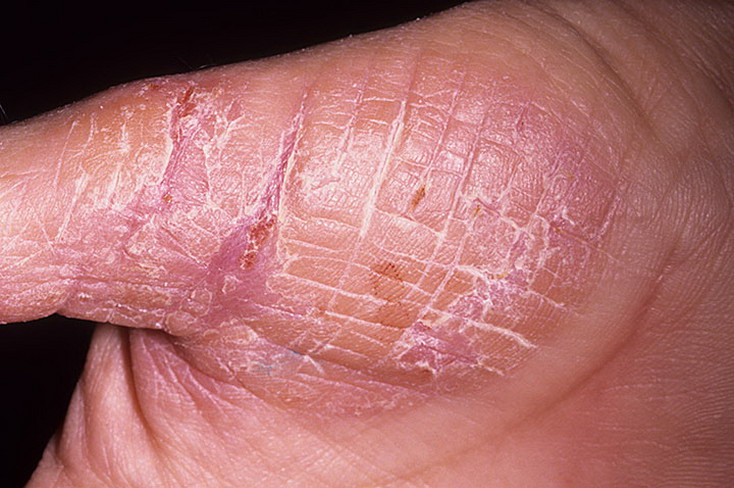
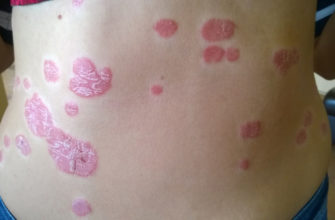
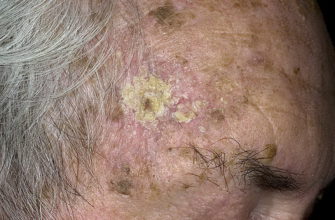
При тяжелых формах дерматита на ногах и руках формируются пузыри, заполненные прозрачной либо мутной жидкостью. В этом случае на воспаленных участках возможен некроз (омертвление тканей). После того как пузырьки лопаются, в проблемной зоне происходит образование трещин (эрозий), из-за чего усиливается интенсивность болевого синдрома. Со временем кожа покрывается чешуйками и корками.
Хроническая форма дерматита характеризуется стойким отеком. При этом заболевании отмечаются следующие симптомы:
- утолщение кожи в проблемной зоне;
- посинение рук;
- шелушение кистей, стоп;
- сухость кожного покрова;
- атрофия эпидермиса.
В некоторых случаях обострение кожного заболевания вызывает появление бляшки, по форме напоминающей мозоль на подошвах. Развитие последней не сопровождается болезненными ощущениями.
Виды
Исследователи выделяют несколько видов заболевания, в зависимости от причинного фактора:
Существуют и другие формы патологии, которые определяются как причинными факторами, так и характером протекания.
Возможные осложнения
Наличие предрасположенности к развитию дерматита негативно влияет на образ жизни пациента. Появление эрозий, вызванных вскрытием пузырьковых образований, создает условия для присоединения бактериальной микрофлоры, которая провоцирует экзему и сепсис.
Продолжительное или хроническое течение воспалительного процесса способствует возникновению психоэмоциональных расстройств, обусловленных частым зудом и ухудшением внешнего вида.
Диагностика
Дерматиты диагностируются на основании внешнего осмотра и сбора информации о состоянии пациента, а также о недавних контактах с возможными раздражителей. Дополнительно проводятся общий и специфический анализы крови с целью определения типа аллергена и наличия бактериальной микрофлоры в организме. При необходимости назначают биопсию с последующим гистологическим исследованием взятых образцов.
Лечение
Тактика лечения кожной патологии подбирается, исходя из характера провоцирующего фактора. В случае если возникла контактная форма заболевания, необходимо устранить воздействие раздражителя. Обычно этого достаточно, чтобы купировать симптомы.
Чаще в терапии дерматитов применяются местные препараты. При аллергическом дерматите показаны антигистаминные лекарства в форме мазей или таблеток (применяются в запущенных случаях).
Осложненные формы заболевания следует лечить посредством местных гормональных препаратов:
- «Гидрокортизон»;
- «Бетаметазон»;
- «Клобетазол»;
- «Триамцинолон».
Тип и дозировку гормонального препарата должен подбирать только лечащий врач индивидуально для каждого больного. Лекарства этой группы вызывают тяжелые осложнения и имеют множество противопоказаний к применению.
В случае присоединения грибковой микрофлоры назначаются:
- «Низорал»;
- «Экзодерил»;
- «Ламизила»;
- «Кетодин».
В целях профилактики инфицирования бактериальной микрофлоры рекомендуется обрабатывать проблемную зону препаратами с антисептическим эффектом: линкомициновой, эритромициновой, гентамициновой и другими подобными мазями.
Чтобы ускорить заживление тканей, применяют:
- «Пантенол»;
- «Бепантен»;
- гель «Куриозин»;
- «Радевит».
При инфицировании бактериальной микрофлоры назначают прием антибиотиков тетрациклинового ряда коротким курсом. Также важно дополнять терапию дерматита витаминными комплексами и иммуномодуляторами. Если кожная патология возникает из-за приема лекарств или потребления определенных продуктов, рекомендуют препараты, восстанавливающие микрофлору кишечника.
В процессе лечения и в период ремиссии пациентам необходимо соблюдать определенную диету, из которой исключены все потенциальные аллергены. Следует отказаться от шоколада, копченостей, куриных яиц, цитрусовых, томатов и ряда других продуктов, список которых определяет врач.

Из народных средств эффективно помогают ванночки с ромашкой (4 ст. л. на 200 мл кипятка). В терапии детского дерматита применяют компрессы из смеси лимонного сока (потребуются 2 фрукта), 1 ч. л. оливкового масла и 500 мл воды. Предотвратить присоединение вторичной инфекции помогает отвар из календулы, ромашки и подорожника (4 ст. л. смеси и 300 мл кипятка, настоянные в термосе). Положительный результат достигается путем обработки проблемных участков мазью, полученной из зверобоя и сливочного масла.
Схема лечения кожного заболевания разрабатывается с учетом формы дерматита, индивидуальных особенностей пациента и наличия сопутствующих патологий. Чтобы предупредить рецидив, необходимо избегать контакта с аллергенами и другими раздражителями. Одновременно с этим следует поддерживать иммунитет, так как некоторые инфекции также провоцируют обострение дерматита.